- Diagnostik
- Einteilung der Parodontitis
- Behandlungskonzept der Parodontose
- Das kostet eine Parodontosebehandlung, das zahlt die Kasse
- Parodontose-Zahnarzt
- Schmerzen bei und nach Parodontosebehandlung
- Ursachen
- Zahnersatz
- Parodontose-Forum
neue Beiträge Forum
Wussten Sie schon, dass...

Machen Sie den
Parodontose-Schnelltest.
Die Fragen in unserem Parodontose-Selbsttest sind so gewählt, dass Sie sie entweder direkt oder mit Hilfe eines Spiegels leicht beantworten können. So können Sie sich schnell über Ihr persönliches Parodontitis-Risiko informieren. Zur 1. Frage.
Am Häufigsten gelesen
Aggressive Parodontitis, juvenile Parodontitis
Die Unterscheidung zwischen aggressiver und chronischer Parodontitis liegt in der Schwere der Entzündung, dem typischen Befall mittlerer Schneidezähne und bestimmter Backenzähne, sowie dem früheren Beginn der Erkrankung. Die bereits in jungen Jahren auftretende juvenile Parodontitis wird dieser aggressiven Form zugerechnet.
Beide Formen werden durch Bakterien (Markerkeime) ausgelöst. Das individuelle Zusammenspiel zwischen der Plaque und Biofilmbildung, der Infektion und der Körperabwehr in Verbindung mit Risikofaktoren bestimmen das Ausmaß und die Geschwindigkeit der Zerstörung. Der rechtzeitige Beginn der Behandlung ist gerade bei der aggressiven Form von allerhöchster Bedeutung.
Parodontitis-Schübe mit starker Entzündung und Zerstörung
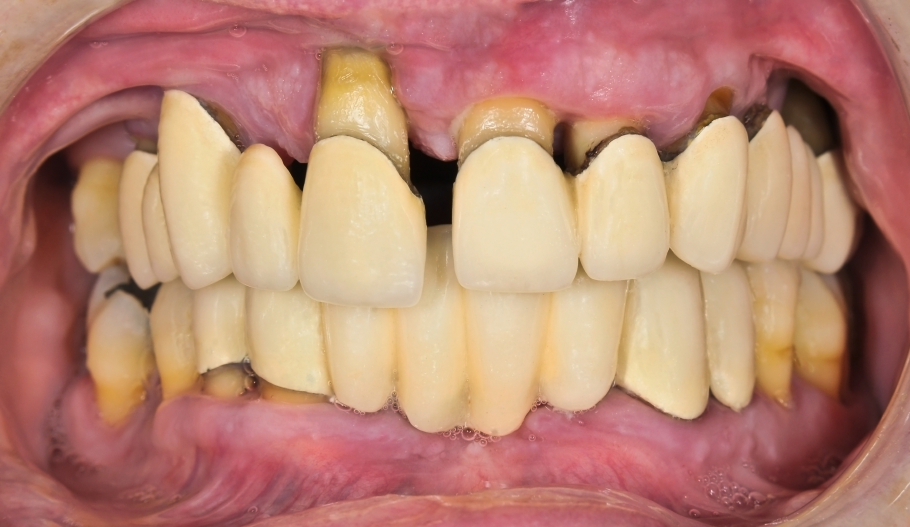
Der Verlust des Gewebes findet bei der aggressiven Parodontitis wesentlich schneller statt, typischerweise in Schüben. Während eines Krankheitsschubs ist starke Neigung zu Zahnfleischbluten typisch, es bildet sich Mundgeruch aus (Foetor ex Ore), es kann zu Eiterbildung kommen und der Patient leidet häufig unter einem allgemeinen Krankheitsgefühl.
Bei der aggressiven Parodontitis (AP) ist eine familiäre Häufung zu beobachten und auch einige Risikofaktoren, wie z.B. Stress, Rauchen und bestimmte Bakterienzusammensetzungen, sind damit eng vergesellschaftet. Die Symptome entsprechen denen der chronischen Parodontose, allerdings mit deutlich ausgeprägterer Symptomatik. Die heftigen Infektionszeichen legen bei der Behandlung der Parodontitis die zusätzliche Antibiotikatherapie (meist Metronidazol und Amoxicillin in Kombination) nahe.
Die Hauptsymptome der aggressiven Parodontitis
- Zahnfleischrötung
- tiefe Zahnfleischtaschen
- Starke Blutungsneigung des Zahnfleisches
- Mundgeruch
- Konkremente (Zahnstein in der Zahnfleischtasche)
- ggf. Zahnlockerung
- ggf. Rezessionen (Zahnfleischrückgang) mit Zahnverlängerung
- allgemeines Krankheitsgefühl im Schub, evtl. mit Fieber
Erkrankungsbeginn oft in jungen Jahren
Ein weiteres Unterscheidungsmerkmal zur chronischen Form ist der Zeitpunkt des Erkrankungsbeginns. Während die chronische Form ihren Anfang meist in der 4. Lebensdekade nimmt, liegt der Beginn der aggressiven Form meist vor dem 30. Lebensjahr, kann sogar schon in der Pubertät für schwere Zahnbettentzündungen sorgen. In der früheren Nomenklatur wurde diese Form auch als „juvenile Parodontitis“ bezeichnet.
Bestimmte Zähne bei der AP bevorzugt betroffen
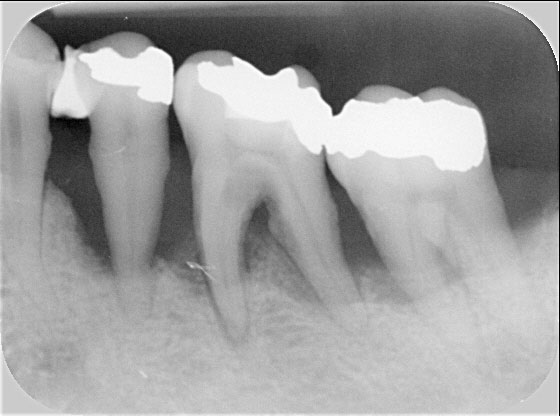
Während die chronische Verlaufsform typischerweise die Zähne ohne erkennbares Muster befällt, nimmt sich die AP die mittleren Schneidezähne (Einser) und die ersten großen Backenzähne (Sechser) vor. Ein kausaler Zusammenhang zur Tatsache, dass es sich hier um die ersten bleibenden Zähne in der Gebissentwicklung handelt, konnte bisher noch nicht hergestellt werden. Für die Diagnose AP müssen nach der Nomenklatur aber zu den genannten Einsern und Sechsern noch mindestens 3 weitere Zähne mit Knochenabbau (Attachmentverlust) hinzukommen.
Zur weiteren Information: Die Parodontosebehandlung
Quellen:
Deutsche Gesellschaft für Parodontologie, Die Klassifikation der Parodontalerkrankungen, Quintessenz Verlag, 1. Auflage (10. Juni 2013)
H. F. Wolf, K. u. E.M. Rateitschak, Band 1: Parodontologie: Farbatlanten der Zahnmedizin Thieme; 3. Auflage (2012)
H.-C. Plagmann; Lehrbuch der Parodontologie, Carl Hanser Verlag München Wien (1998)
W. Micheelis, Th. Hoffmann, B. Holzfreier, Th. Kocher, E. Schroeder, Zur epidemiologischen Einschätzung der Parodontitis in Deutschland – Versuch einer Bilanzierung, DZZ Sonderdruck 63. Jahrgang, Heft 7 (2008)
Bildquelle: istockphoto 25132361